INTRODUCCION
Desde el inicio de la pandemia por la enfermedad de COVID-19 declarada por la Organización Mundial de la Salud (OMS) en diciembre de 2019, ha habido múltiples y rápidos avances en el estudio de su etiología, fisiopatología y clínica. En relación a la sintomatología, en su forma más leve incluye fiebre, tos, malestar general, odinofagia, cefalea, entre otros, en etapas más moderadas y graves presenta dificultad para respirar y dolor torácico. Las formas críticas cursan con fallo de múltiples órganos y muerte1.
La COVID-19 es causada por un virus ARN de la familia coronaviridae denominado virus de síndrome respiratorio agudo severo (SARS-COV-2), un tipo de coronavirus que tiene alta afinidad por tejidos que expresan el receptor de la enzima convertidora de angiotensina 2 (ACE2). Este receptor se encuentra ampliamente distribuido en nuestro organismo, especialmente en los sistemas respiratorio, nervioso, gastrointestinal, renal, cardiovascular, y en el aparato reproductor masculino, en concreto, el tejido testicular (Ver figura 1)2.
Figura 1. Ciclo de replicación de SARS-COV2 en las células del huésped, lo cual conlleva a la manifestación de síntomas en diversas etapas de la enfermedad. (Delle Fave, 2021)
PARAMETROS DE CALIDAD SEMINAL Y COVID-19
Se ha comprobado que los parámetros de la calidad seminal se ven afectados en los pacientes recuperados de COVID-196-8, y que esto se acentúa aún más en los que presentaron cuadros clínicos más graves, sin embargo, estas alteraciones fueron reversibles al cabo de aproximadamente 74 días, correspondiendo con el ciclo celular del espermatozoide. A continuación, se describen las diferencias de los parámetros de calidad seminal entre los pacientes recuperados y los individuos no afectados.
- Volumen: Los pacientes recuperados presentaban una reducción (de 0.2ml) en el volumen, comparado con los individuos no afectados, aunque no fue estadísticamente significativo.
- Concentración: Los pacientes recuperados tenían 16.59 x106 espermatozoides/ ml menos que los individuos no afectados, sin embargo, no fue estadísticamente significativo.
- Número total de espermatozoides en el eyaculado: Este fue inferior a 45.4 x106 por eyaculación en los pacientes recuperados, y demostró ser estadísticamente significativo.
- Motilidad total: En pacientes recuperados la motilidad total (Categorías A, B, C) según la OMS 2021, fue 10 % menor que en los pacientes no afectados, lo cual fue estadísticamente significativo. En cuanto a la motilidad progresiva (Categoría A) ser reducía en 1.73%, sin embargo, no fue estadísticamente significativo.
- Vitalidad: Existe una disparidad entre los estudios, uno demostró que la vitalidad era menor en pacientes con COVID-19 leve a moderado, sin embargo, en otro estudio no hubo diferencias significativas.
En cuanto a la presencia de SARS-COV-2 en las muestras de semen obtenidas de pacientes recuperados, hubo diferencias en algunos estudios debido a que las muestras no fueron representativas o hubo riesgo de contaminación, sin embargo, hasta la fecha no existen datos suficientes que lo afirmen, por lo tanto, hay muy poca posibilidad de que exista una vía de transmisión sexual9.
NIVELES DE HORMONAS SEXUALES MASCULINAS
También se demostró que existía un desbalance a nivel del eje neuro-endocrino-reproductor, con respecto en los valores de FSH, LH, testosterona y prolactina6.
- FSH: Los niveles de esta hormona fueron menores en los pacientes recuperados en comparación con los no afectados, aunque los resultados no fueron estadísticamente significativos.
- LH: Los niveles fueron mayores en los pacientes recuperados, lo cual tuvo una diferencia estadísticamente significativa.
- Testosterona: En los pacientes recuperados los niveles de testosterona disminuían en comparación con los no afectados, pero los resultados no fueron estadísticamente significativos.
- Prolactina: Se comprobó que había niveles mayores en los pacientes recuperados, con una diferencia estadísticamente significativa, en comparación con los no afectados.
Esto se debe en parte al efecto citotóxico directo del virus al invadir las células de Leydig disminuyendo la secreción de testosterona, al mismo tiempo la ausencia de esta aumentaría por retroalimentación negativa la secreción de LH por el gonadotropo, este cambio en el eje neuro-endocrino-reproductor se asocia a un mal pronóstico de la enfermedad, y a un estado de hipogonadismo agudo por COVID-1910.
EFECTO A NIVEL TESTICULAR
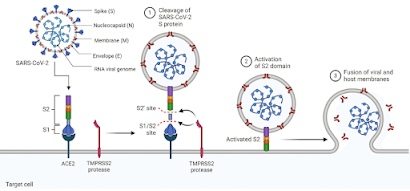
Este desequilibrio a nivel endocrino-reproductor se debe al efecto citotóxico directo e indirecto que efectúa el SARS-COV-2 en el tejido testicular, específicamente en los túbulos seminíferos. Este virus posee una proteína en su membrana denominada proteína S, con dos subunidades S1 y S2, esta proteína se une al receptor ACE2, que pertenece al sistema renina-angiotensina-aldosterona, posee efecto antinflamatorio, antifibrinolítico, y produce vasodilatación11.
ACE2 se expresa en las células de Sertoli, espermatogonias y principalmente en las células de Leydig, incluso parece estar implicado en la espermatogénesis. También juega un papel importante en la regulación de la secreción de testosterona y en la regulación local del riego sanguíneo. TMPRSS2 es expresado principalmente en las células prostáticas, aunque también se encuentra en las espermatogonias, y su expresión es andrógeno-dependiente10.
Figura 3. Barrera hemato-testicular (BTB) y su interacción con el sistema inmune.
CONCLUSIONES Y RECOMENDACIONES
- La COVID-19 es una enfermedad multisistémica, que afecta no solo al sistema respiratorio sino a otros órganos como las gónadas masculinas.
- SARS-COV-2 entra en las células del huésped por la enzima ACE2 y la proteasa TMPRSS2, que se expresan abundantemente en el aparato reproductor masculino.
- En la COVID-19 existe alteración de los parámetros de la calidad seminal, de los cuales fueron estadísticamente significativos el número total de espermatozoides y la motilidad.
- En cuanto a los niveles hormonales, se encontraron diferencias significativas en el aumento de la prolactina y la LH de los pacientes afectados por la enfermedad.
- SARS-COV-2 ejerce un efecto citotóxico directo al invadir las células.
- Una de las complicaciones es la orquitis y la orquiepididimitis, por la acción indirecta del SARS-COV-2 al producir la respuesta inflamatoria mediada por IgG y citocinas proinflamatorias, debido a la disrupción de la BTB.
BIBLIOGRAFIA
1. Manejo clínico de la COVID-19. Orientaciones evolutivas 25 de enero de 2021. WHO/2019-nCoV/clinical/2021.1
2. Rocco Francesco Delle Fave. COVID-19 and male fertility: Taking stock of one year after the outbreak began, Archivio Italiano di Urologia e Andrologia, 93, 1 (2021)
3. Yang M, Chen S, Huang B et al. Pathological findings in the testes of COVID-19 patients: clinical implications. Eur Urol Focus 6(5):1124–1129 (2020)
4. Adel Abdel Moneim. COVID19 Pandemic and Male Fertility: Clinical Manifestations and Pathogenic Mechanisms. Biochemistry (moscow) Vol. 86 No. 4 (2021)
5. WHO laboratory manual for the examination and processing of human semen, Sixth Edition, (2021).
6. Sagar Tiwari. Semen parameters in men recovered from COVID-19: a systematic review and metaanalysis. Middle East Fertility Society Journal, 26:44, (2021).
7. Guven Erbay. Short- term effects of COVID- 19 on semen parameters: A multicenter study of 69 cases. Andrology, 9:1060–1065, (2021)
8. Tong-Hang Guo. Semen parameters in men recovered from COVID-19. Asian Journal of Andrology, 23, 479–483 (2021)
9. Pallav Sengupta. The impact of COVID-19 on the male reproductive tract and fertility: A systematic review. Arab journal of urology, vol. 19, no. 3, 423–436 (2021)
10. Edson Borges Jr. Current status of the COVID- 19 and male reproduction: A review of the literature. Andrology, 9:1066–1075, (2021).
11. Cemile Merve Seymen. The other side of COVID‐19 pandemic: Effects on male fertility. J Med Virol. 1–7. (2020)
12. Chuan Huang. Coronavirus: A possible cause of reduced male fertility. Andrology, 9:80–87, (2021).
Autores:
Sandra Rodríguez
Claudia Rondón


Buen resumen. Hay algún error en el texto, puntuación y espaciado, no muy importante.
ResponderEliminarHola Felipe, por favor podrías especificar en que parte del texto ves el error. Gracias.
EliminarComoo ejemplo:
Eliminar"La interaccion de la subunidad S1 (...) la proteína S, facilita la fusión a la membrana (...)"
En este caso, la coma separa el sujeto del verbo, es un error. Además, todo el párrafo es una sola frase larga. Se debería dividir y aclarar.
No es algo generalizado, pero se podría revisar el texto.
Hola. Hicimos una revisión y aplicamos los cambios que sugeriste. Gracias.
Eliminar