Introducción.
En la actualidad, cada vez son más las demandas de métodos anticonceptivos tanto en mujeres como en hombres. Los métodos disponibles de anticoncepción
femenina son más diversos, siendo los más importantes algunos como la píldora
anticonceptiva, el dispositivo intrauterino, implantes hormonales subcutáneos,
etc. Sin embargo, la anticoncepción masculina es limitada, ya que los
principales métodos ofertados se basan en el uso del preservativo (con un 19%
de tasa de fracaso) y en la vasectomía (irreversible). Estos métodos representan el 14% de los utilizados en todo el mundo (1), por lo que la
investigación en este campo está siendo cada vez mayor. La necesidad de
avanzar en la anticoncepción es un hecho real, es importante la búsqueda
de métodos reversibles y sin efectos secundarios que puedan alterar el eje
neuroendocrino reproductor u otros ejes hormonales.
Si bien, se encuentran en estudio otros tratamientos anticonceptivos no hormonales, en este documento nos centramos en tres de ellos: Risug y Vasalgel, Ushercell e inmunoconcepción, por medio de los cuales se quiere obtener una alta eficacia
anticonceptiva y seguridad a la hora de mantener relaciones sexuales.
Tratamientos no hormonales
Vasalgel y Risug.
Uno de los grandes avances en la anticoncepción masculina ha sido el
desarrollo de un anticonceptivo inyectable y totalmente reversible. Risug y
Vasalgel, diferentes marcas con una misma función, son polímeros de hidrogel de alto peso molecular, los cuales se inyectan en los
conductos deferentes evitando el paso de los espermatozoides en la eyaculación.
Ambas marcas están compuestas por ácido de estireno maleico (SMA) disuelto en dimetilsulfóxido (DMSO) (2). En primer lugar surgió Risug, que se encuentra en fase III de ensayos clínicos en la India (3). Los estudios clínicos realizados demostraron que las altas concentraciones de DMSO utilizadas en Risug (50% SMA y 50% DMSO) causaban toxicidad en los conductos deferentes (2). Por tanto, como un intento de mejora surgió Vasalgel.
La marca Vasalgel realizo un experimento en el que variaban las concentraciones de DMSO. Los estudios fueron realizados en conejos. A un grupo se le suministró un tratamiento basado en un 80% de SMA y un 20% de DMSO, y en el otro grupo se redujo la concentración de DMSO a 0 (100% de SMA) (2). El fin del estudio era comprobar que no hubiera una variación en las tasas de fertilidad reduciendo las concentraciones de DMSO. Los resultados del análisis del eyaculado de los conejos durante 12 meses fueron similares en cuanto la concentración de espermatozoides, la motilidad total y la motilidad progresiva en ambos tratamientos. En ambos casos se comprobó la eficacia de los fármacos, obteniéndose un estado de infertilidad en los conejos (Tabla 1). Las primeras muestras con azoospermia se recogieron a los 29-36 días después de la inyección (2).
Ambas marcas están compuestas por ácido de estireno maleico (SMA) disuelto en dimetilsulfóxido (DMSO) (2). En primer lugar surgió Risug, que se encuentra en fase III de ensayos clínicos en la India (3). Los estudios clínicos realizados demostraron que las altas concentraciones de DMSO utilizadas en Risug (50% SMA y 50% DMSO) causaban toxicidad en los conductos deferentes (2). Por tanto, como un intento de mejora surgió Vasalgel.
La marca Vasalgel realizo un experimento en el que variaban las concentraciones de DMSO. Los estudios fueron realizados en conejos. A un grupo se le suministró un tratamiento basado en un 80% de SMA y un 20% de DMSO, y en el otro grupo se redujo la concentración de DMSO a 0 (100% de SMA) (2). El fin del estudio era comprobar que no hubiera una variación en las tasas de fertilidad reduciendo las concentraciones de DMSO. Los resultados del análisis del eyaculado de los conejos durante 12 meses fueron similares en cuanto la concentración de espermatozoides, la motilidad total y la motilidad progresiva en ambos tratamientos. En ambos casos se comprobó la eficacia de los fármacos, obteniéndose un estado de infertilidad en los conejos (Tabla 1). Las primeras muestras con azoospermia se recogieron a los 29-36 días después de la inyección (2).
 |
| Tabla 1: número de muestras de semen y concentración de los espermatozoides durante y después de la implantación del Vasalgel (2). |
Se ha comprobado que Vasalgel y Risug son anticonceptivos eficaces. No sólo se busca la eficacia sino también que sea reversible. Para ello, se realizaron estudios de reversibilidad de Risug en ratas y monos previamente tratados con el fármaco. A través de un lavado con bicarbonato en ratas y mediante palpación, estimulación eléctrica y vibratoria percutánea en monos, se comprobó que ambas especies volvían a ser normozoospérmicas. En el caso del ser humano se ha comprobado que la eliminación de Risug sólo es posible mediante la inyección de bicarbonato o DMSO en los conductos (3).
Por otro lado, se realizó un estudio en conejos con la misma finalidad que el anterior, pero tras el tratamiento con Vasalgel (al 80% y al 100% de SMA). Para su
eliminación se suministró una dosis de bicarbonato de sodio mediante una inyección en los conductos deferentes. Los resultados obtenidos de diferentes analíticas de eyaculados, realizados tras la administración de bicarbonato a los conejos, mostraron que recuperaban la concentración espermática propia de la especie. Sin embargo, durante los dos primeros meses se observaba una reducción de la motilidad progresiva y un aumento de los acrosomas anormales, lo cual podía ser debido a que el fármaco no hubiera sido eliminado completamente. La recuperación de una buena morfología y motilidad se conseguía en ambos grupos a partir del segundo mes, restaurando así totalmente la fertilidad y sin haber diferencias significativas entre los dos tratamientos de Vasalgel (Figura 1) (4).
 |
| Figura 1: Concentración de espermatozoides a lo largo del tiempo después del suministro de bicarbonato en ambos grupos (4). |
Ushercell (sulfato de celulosa)
Ushercell es una marca de espermicida y microbicida vaginal. Se trata de un agente no citotóxico (ya que no inmoviliza los espermatozoides de manera irreversible) de sulfato de celulosa de alto peso molecular. Su función principal es inhibir la hialuronidasa y la acrosina impidiendo que los espermatozoides y otros microorganismos penetren el moco cervical, y provocar una reacción acrosomal temprana en los espermatozoides garantizando así un efecto anticonceptivo (5). Sus efectos han sido demostrados in vitro y en conejos (6), y se encuentra en fase experimental en humanos (estudios en fase III) (7).
El sulfato de celulosa de alto peso molecular no se ha demostrado que cause irritaciones ni en el epitelio vaginal ni en el pene y además no afecta a la viabilidad de Lactobacillus (por lo que no provoca modificaciones del pH vaginal) (6).
Los resultados de la migración de espermatozoides humanos a través de moco cervical bovino, se vio reducida en un 70% aproximadamente en presencia de Ushercell en polvo o en gel (Tabla 2) (5).
 |
| Tabla 2: Inhibición de la penetración de los espermatozoides a través del moco cervical por Ushercell (5). |
Respecto a las tasas de fecundación estudiadas in vivo en conejos, existen diferencias en cuanto a la utilización de heparina, sulfato de dextrano o Ushercell (sulfato de celulosa). Los dos primeros compuestos, poseen funciones similares al del sulfato de celulosa, es decir, inhiben la hialuronidasa y provocan una reacción acrosómica temprana. Sin embargo, estudios in vivo demuestran que las tasas de fecundación utilizando estos componentes son similares a las del grupo control, y que el grupo de conejos que recibió el tratamiento Ushercell obtuvo tasas de fecundación significativamente inferiores al resto de grupos (Tabla 3) (5).
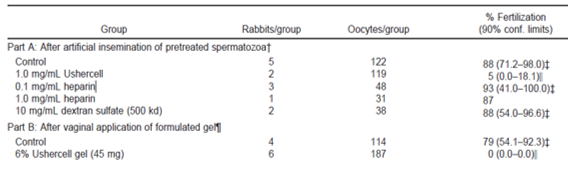 |
| Tabla 3: Inhibición de la fertilización por Ushercell. |
Tanto la heparina como el sulfato de dextrano después de su aplicación vaginal eran absorbidos y metabolizados a diferencia del sulfato de celulosa de alto peso molecular. Ushercell, formado por enlaces de celulosa β1-4, de alta densidad de peso y carga molecular, dificultaba ser metabolizado por los tejidos (5).
En el estudio se realizaron dos pruebas: se efectuó en un primer lugar (parte A) un tratamiento de los espermatozoides in vitro y posterior inseminación artificial; y en un segundo lugar (parte B), una aplicación vaginal del gel con el polímero. El sulfato de celulosa en ambos casos prevenía la fecundación alrededor de un 95% en tan sólo 15 minutos tras el tratamiento (5). Sus efectos además duran unas 24 horas (la máxima duración testada después de su aplicación vaginal, es la duración más larga vista de los anticonceptivos vaginales) (8).
Ushercell actúa inhibiendo enzimas espermáticas necesarias para la penetración del moco cervical, cúmulo y zona pelúcida, como lo son la hialuronidasa y la acrosina (proteasas dispuestas alrededor del acrosoma espermático). Ushercell compite con los sustratos naturales de la hialuronidasa (ácido hialurónico y otros glucosaminoglicanos) y provoca una reacción acrosómica temprana (5).
La actividad de la hialuronidasa se ve reducida en un 50% con 1,7 mg/ml de Ushercell, la inhibición es dependiente de la dosis (Figura 2). La proporción de espermatozoides que sufren pérdida acrosómica 15 minutos después de entrar en contacto con el sulfato de celulosa también es dependiente de la dosis. Con una concentración de Ushercell de 52 ng/ml obtenemos una pérdida acrosomal del 50% de los espermatozoides. Sin embargo, es a los 1,7 µg/ml cuando se consigue un 99.9% de pérdidas acrosomales (Figura 3) (5).
 |
| Figura 2: reducción de la actividad de la hialuronidasa (5). |
 |
| Figura 3: proporción de espermatozoides que sufren perdida acrosómica 15 minutos después del tratamiento (5). |
Ushercell, además de actuar como anticonceptivo, es un microbicida. Muchos microorganismos patógenos emplean distintos tipos de proteinasas y hialuronidasas para penetrar e invadir tejidos, por lo que de la misma manera que en los espermatozoides, su capacidad penetrante se ve inhibida. Es efectivo contra virus como el herpes virus, HSV-1 y HSV-2, Neisseria Gonorrhoeae, y Chlamydia trachomatis. Posee un efecto antimicrobiano selectivo por lo que es improbable que esté mediado por mecanismos citotóxicos no específicos (5).
Si fuera un agente citotóxico, la inmovilización de los espermatozoides se daría de manera irreversible y este agente afectaría al crecimiento de Lactobacillus gasseri (implicado en la bajada de pH vaginal garantizando protección frente a otros microorganismos patógenos). Sin embargo, el estudio de la motilidad espermática y el crecimiento de Lactobacillus demuestra lo contrario (Figuras 4 y 5 respectivamente) (5).
 |
| Figura 5: crecimiento de Lactobacillus no afectado por Urshercell (5). |
La movilidad espermática se ve afectada únicamente a concentraciones de Ushercell de unos 50 mg/ml. Este fármaco tiene un efecto citotóxico para los espermatozoides únicamente a estas concentraciones, que representan una concentración 50 veces superior de la requerida para impedir la fecundación (Figura 4) (5).
El efecto no citotóxico del sulfato de celulosa se ve corroborado por el crecimiento de Lactobacillus en ausencia y presencia de 5 mg/ml de Ushercell respectivamente (Figura 5) (5).
Estudios realizados in vivo en humanos demuestran que el gel Ushercell de sulfato de celulosa posee un buen perfil de seguridad, puede ser un producto anticonceptivo vaginal muy eficaz. Las probabilidades acumulativas de embarazo comparando Ushercell (barra punteada) y un anticonceptivo ya comercializado (nonoxynol-9) son menores en el primero (Figura 6) (9). Es incluso más seguro y menos irritante para mujeres y hombres que nonoxynol-9 (10).
 |
| Figura 6: comparación de la tasa acumulativa de embarazo de Ushercell (barra punteada) y nonoxynol-9 en diferentes concentraciones (9). |
Inmunoanticoncepción
La inmunoanticoncepción es un método de anticoncepción que consiste en la creación de una respuesta inmune que impida la fecundación mediante la aplicación de vacunas anticonceptivas. Es un procedimiento investigado sobre todo en animales con la idea de establecer un control de la fertilidad en aquellas especies que suponen un problema en los ecosistemas por superpoblación; por otra parte, resultaría eficaz como alternativa a la castración. Además, también podría suponer un método de anticoncepción alternativo en humanos (11).
El desarrollo de estas vacunas anticonceptivas se centra en la formación de anticuerpos cuyo objetivo es evitar la producción de gametos (GnRH o FSH) o su funcionalidad (antígenos espermáticos o de la zona pelúcida) (12). En la actualidad, las vacunas anti-GnRH y la PZP (Porcine Zona Pellucida) son las más investigadas en animales domésticos y silvestres (11).
La PZP es una vacuna que utiliza como antígenos proteínas de la zona pelúcida extraída de ovarios porcinos. Estos estimulan la producción de anticuerpos que se unen a receptores espermáticos que se encuentran en la superficie del ovocito, impidiendo que el espermatozoide se una a la zona pelúcida y previniendo así la fecundación. La aplicación de esta vacuna puede ser mediante una o varias dosis, y su efecto es además, reversible. Este método anticonceptivo ha sido probado en numerosas especies de animales como ratas, caballos y ciervos. En todos los casos esta vacuna disminuye notablemente las tasas de fecundación y de partos (13–15).
La vacuna anti-GnRH consiste en la formación de péptidos que inmunizan al individuo macho contra la liberación de GnRH desde el hipotálamo, impidiendo la liberación de gonadotropinas, y, consecuentemente, imposibilitando la espermatogénesis. Así lo han demostrado estudios en ratas, en donde el número de espermatozoides es mucho menor en los túbulos seminíferos de ratas inmunofecundadas (ilustración 1 c y d) que en las ratas control y las no sensibles al tratamiento (ilustración 1 a, b, e y f) (16).
 |
| Ilustración 1: túbulos seminíferos de ratas control (a y b), ratas inmunofertilizadas (c y d) y ratas no respondedoras (e y f) (16). |
En la inmunoanticoncepción es muy importante identificar epítopos específicos que se encuentran en la superficie de los espermatozoides o de la zona pelúcida y que no se expresen en otras zonas. Se conoce que un 70% de los hombres que han sido sometidos a una vasectomía producen anticuerpos anti-espermatozoides (ASA) y entre un 2-30% de los casos de infertilidad están asociados con la presencia de ASA tanto en el hombre como en la mujer (17). Estas personas que producen estos anticuerpos de forma espontánea son infértiles, pero sanas, por lo que pueden ser objeto de estudio para la identificación de este tipo de epítopos (18).
Ningún anticuerpo anti-espermatozoides ha llegado a fase de estudio clínico I o II en humanos, aunque sí que hay proyectos de investigación en primates no humanos. Además, algunos de los que se han estudiado, efectivamente han demostrado inhibir la función espermática in vitro (19).
Todo esto demuestra que la inmunoanticoncepción es una metodología muy amplia y sigue siendo objeto de estudio tanto en animales como en humanos. Sin embargo, hay que resolver problemas como la variabilidad causada por las diferencias en la respuesta inmune entre individuos (19).
Conclusión.
Los tres métodos presentados en esta revisión requieren un conocimiento
exhaustivo del funcionamiento espermático, así como de su estructura, ya que el
fin de los tratamientos es impedir su función natural de fecundación actuando
sobre alguna de las vías previas a la fecundación.
Vasalgel, un polímero de alto peso molecular que impide el paso de los
espermatozoides por el conducto deferente; Ushercell, que inhibe la
hialuronidasa y provoca una reacción acrosómica temprana; y las vacunas
inmunológicas, las cuales evitan la formación de gametos o su función, son
métodos que se encuentran en estudio y que parecen garantizar resultados
prometedores.
Bibliografía
1. Kanakis G, Goulis D. Male contraception:
a clinically-oriented review. Hormones. 25 Oct 25;14(4):598–614.
2. Waller D, Bolick D, Lissner E,
Premanandan C, Gamerman G. Azoospermia in rabbits following an intravas
injection of Vasalgel TM. Basic Clin Androl. 2016;26:6.
3. Ansari AS, Hussain M, Khan SR, Lohiya NK.
Relative suitability of DMSO and NaHCO 3 for reversal of RISUG ®
induced long-term contraception. Andrology. 2016;4(2):306–13.
4. Waller D, Bolick D, Lissner E,
Premanandan C, Gamerman G. Reversibility of VasalgelTM male
contraceptive in a rabbit model. Basic Clin Androl. 2017 Dec 5;27(1):8.
5. ROBERT A, KENNETH F, DIAO X, COOPER MD,
KIRKPATRICK R, HEROLD BC, et al. Preclinical Evaluation of Sodium Cellulose
Sulfate (Ushercell) as a Contraceptive Antimicrobial Agent. J Androl. 2002 May
6;23(3):426–38.
6. Mauck C, Frezieres R, Walsh T, Robergeau
K, Callahan M. Cellulose sulfate: tolerance and acceptability of penile
application.
7. Ruiz C, Torres V, Cianelli R, Ferrer L.
Microbicidas Metodo de Prevencion en VIH/SIDA Controlado por Mujeres. Hisp
Health Care Int. 2009 Mar;7(1):35–48.
8. Anderson RA, Feathergill K, Diao X-H,
Chany Ii C, Rencher WF, Zaneveld LJD, et al. Contraception by Ushercellk
(cellulose sulfate) in formulation: duration of effect and dose effectiveness.
9. Mauck CK, Freziers RG, Walsh TL, Peacock K,
Schwartz JL, Callahan MM. Noncomparative Contraceptive Efficacy of Cellulose
Sulfate Gel. Obstet Gynecol. 2008 Mar;111(3):739–46.
10. Hopkins Bloomberg J. Microbicidas: nuevo
potencial de protección.
11. Naz RK, Saver AE. Immunocontraception for
Animals: Current Status and Future Perspective. Am J Reprod Immunol. 2016 Apr
1;75(4):426–39.
12. Naz RK, Gupta SK, Gupta JC, Vyas HK,
Talwar and GP. Recent advances in
contraceptive vaccine development: a mini-review. Hum Reprod. 2005 Dec
1;20(12):3271–83.
13. Li D, Sun X, Li C, Cai L, Meng Y. Effects
on fertility of immunizing mice with anti-idiotypic antibodies to porcine zona
pellucida antigen. J Reprod Immunol. 2002 Mar 1 ;54(1–2):81–92.
14. Turner JW, Liu IKM, Flanagan DR, Bynum KS,
Rutberg AT. Porcine zona pellucida (PZP) immunocontraception of wild horses
(Equus caballus) in Nevada: a 10 year study. Reprod Suppl. 2002;60:177–86.
15. Shideler SE, Stoops MA, Gee NA, Howell JA,
Lasley BL. Use of porcine zona pellucida (PZP) vaccine as a contraceptive agent
in free-ranging tule elk (Cervus elaphus nannodes). Reprod Suppl.
2002;60:169–76.
16. Han X-F, Li J-L, Zhou Y-Q, Ren X-H, Liu
G-C, Cao X-H, et al. Active immunization with GnRH-tandem-dimer peptide in
young male rats reduces serum reproductive hormone concentrations, testicular
development and spermatogenesis. Asian J Androl. 2016;18(3):485–91.
17. Ohl DA, Naz RK. Infertility due to
antisperm antibodies. Urology. 1995 Oct;46(4):591–602.
18. Primakoff P, Lathrop W, Woolman L, Cowan A,
Myles D. Fully effective contraception in male and female guinea pigs immunized
with the sperm protein PH-20. Nature. 1988 Oct 6;335(6190):543–6.
19. Naz RK. Development of genetically
engineered human sperm immunocontraceptives. J Reprod Immunol. 2009
Dec;83(1–2):145–50.

Un tema muy de actualidad y explicado prolijamente. Debido a la extensión y a que describís varios sistemas, convendría que los citaseis en la introducción antes de entrar en cada uno de ellos.
ResponderEliminarSi bien el artículo está bastante bien, tal vez deberíais citar brevemente la existencia de otros sistemas que se están investigando. Por ejemplo, Contraception 88 (2013) 485–491 y Trends Biochem Sci. 2016 Oct;41(10):816-8.
El principal problema está en la redacción, hay muchos errores de puntuación, gramaticales, de concordancia, uso de preposiciones, etc. Os comento sobre todo en la primera parte del artículo, pero los mismos fallos se repiten sistemáticamente (no así en la última parte).
Hay bastantes expresiones chocantes: "a la hora del coito", "pasando con éxito el resto de fases" (anteriores?), "Se recogieron los análisis", "progresión hacia delante" (error por traducción directa), "En los monos Rhesus se hizo una inyección de Vasalgel a un 25% y se soltaron en libertad" (no creo que se dejasen "en libertad"). Recordad que lo normativo es la coma decimal y que hay que dejar espacio entre números y unidades.
Hay fallos de organización, con repeticiones, etc. Por ejemplo, la primera frase del quinto párrafo ("El resultado fue un inicio rápido de azoospermia...") parece que repite dos veces lo mismo, la segunda frase repite lo que se dijo en el párrafo anterior, etc.
El texto debe ganar claridad. Por ejemplo, cuando habláis de Risug y Vasalgel, en primer lugar deberíais hablar del principio de la técnica. Es decir, un gel inyectable en los deferentes. Tenemos que esperar al segundo párrafo para deducir que su aplicación es esa. Además, al empezar a leer parece que Risug no plantea problemas; pero al comentar Vasalgel descubrimos que el DMSO presenta toxicidad (que se asume, "mayor toxicidad", pero de la que no se ha hablado anteriormente). Al final queda la duda de qué ha sucedido con Risug, si se ha continuado o si se ha abandonado.
Hay contradicciones. Por ejemplo, se dice primero que Risug y Vasalgel se basan en el mismo principio y que sólo cambia la concentración de DMSO, pero luego se dice que tienen composición diferente. La descripción no es nada clara, y no se sabe exactamente qué contiene cada uno. Luego se vuelve a Risug, haciendo la explicación muy confusa. Se debería estructurar mejor, si queréis primero la composición y aplicación y luego la reversibilidad de cada uno, pero ordenadamente.
En cada tabla, poned la cita al trabajo.
Poned Lactobacillus y otros nombres de especie en cursiva. En español, se prefiere fecundación a fertilización (más asociado a lo agrícola).
Indicáis "Con una concentración de Ushercell de 1.7mg/ml se consigue un 99.9% de pérdidas acrosomales", pero no es lo que se ve en la fig. 3.
No uséis expresiones como "se muestra en las siguientes figuras". Citad las figuras por su número (todas las figuras deben ser citadas en el texto).
Muchas gracias, ya hemos hecho la revisión y quedamos a la espera de una respuesta.
ResponderEliminarUn saludo.
Muy bien, buen trabajo.
EliminarHola Felipe, muchas gracias. ¿Considera que podemos mejorar algo más en alguno de los artículos?
EliminarUn saludo.
Creo que ya está listo.
Eliminar